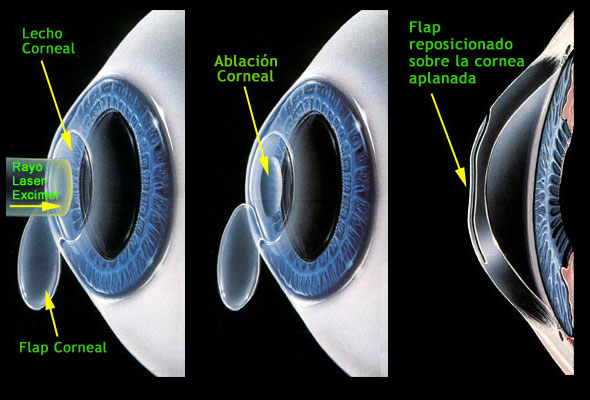
¿En qué consiste la Técnica Lasik?
La cirugía se realiza bajo anestesia tópica (gotas oculares). Una vez introducidos los datos de la graduación a corregir, se coloca el anillo de succión del Microqueratomo, y se hace deslizar su hoja para hacer el flap corneal. Esto dura unos segundos y no se siente ningún dolor. Luego se levanta el flap, se activa el Láser y comienza el tallado sobre el lecho corneal. Finalmente se vuelve el flap a su lugar y se secan los bordes para mejorar su adherencia. No se necesita un vendaje ocular postoperatorio. La ablación de finas capas de tejido hace que la córnea se aplane en el caso de miopía, protruya en caso de hipermetropía, o se haga más esférica en el caso de astigmatismo, lo cual cambia el poder de enfoque de la córnea. Debido a que la acción del láser se realiza en el interior del tejido corneal, que luego es protegida por el flap, la cicatrización y la recuperación del paciente es muy rápida. Por esto es una de las técnicas más utilizada en la actualidad.
¿Cómo actúa el Láser Excimer?El Laser Excimer utiliza una mezcla de gases de flúor y argón para generar un haz de energía ultravioleta que rompe las uniones moleculares de las células, ocasionando así una vaporización del tejido corneal. Este procedimiento - llamado Fotoablación - está controlado por una computadora, y se realiza con una exactitud de 0.25 micras (1 micra es la milésima parte de 1 mm.). Habitualmente se ablaciona aproximadamente 50 micras (la mitad del calibre de un cabello humano).
¿Hay dolor durante o después de la operación?La técnica LASIK en sí, es muy rápida (dura segundos), y no es dolorosa ni durante ni después de la intervención. Durante la cirugía, es posible que se experimente una sensación de presión, debida a los instrumentos que usamos cuando sujetamos el ojo. Después de la cirugía algunos pacientes pueden notar una sensación de arenilla que desaparece durante las primeras 24 hs.
¿Cómo es el postoperatorio?En general la mayoría de los pacientes pueden reanudar sus actividades a las 48-72 horas siguientes a la cirugía . Deberán usar colirios (gotas oculares) de antibióticos y anti-inflamatorios durante los 15 días siguientes. Está totalmente prohibido frotarse los ojos durante el primer mes después de la intervención, y debe evitarse durante seis meses. Las actividades deportivas podrán practicarse siempre que se utilicen anteojos protectores adecuados. El maquillaje deberá evitarse durante el mes posterior a la intervención.
¿Quiénes son buenos candidatos para esta cirugía?En general, son buenos candidatos para esta cirugía, aquellos pacientes con: miopía de hasta 6 Dioptrias, hipermetropía o astigmatismo bajo a moderado; corrección óptica estable durante 12 meses; corneas normales y con grosor apropiado; sin patologías oculares asociadas y que sean mayores de 18 años. Como toda cirugía ocular, existen riesgos y posibles complicaciones que deberán ser conocidos y aceptados por cada paciente, antes de decidir la cirugía.
¿Quién no es candidato para esta cirugía?No pueden operarse aquellos pacientes que presenten: Graduación inestable, Queratocono ó Corneas muy delgadas, que sean monoculares (tienen solo un ojo sano), , infecciones o inflamaciones oculares activas, ojo seco severo, herpes corneal, lesiones severas en la retina o con cirugía previa de glaucoma. También aquellos que sufran enfermedades del colágeno (lupus, artritis reumatoide), SIDA, enfermedades autoinmunes o con tendencia a formar queloides, no son candidatos a esta cirugía. Quienes cifren expectativas superiores a las que corresponden o que no comprendan las limitaciones de este procedimiento, no son buenos candidatos.
¿Cuáles son los resultados de esta cirugía?Más del 90% de los pacientes operados logran una visión mejor o igual a 5/10. Si bien estos resultados son muy alentadores, y la mayoría deja de usar anteojos, esto no puede garantizarse. A veces se requieren procedimientos adicionales, anteojos, o lentes de contacto, para alcanzar una visión adecuada. La cirugía no corrige la presbicia -que ocurre en la mayoría de las personas alrededor de los 40 años- por lo que deberá usar anteojos para ver de cerca. Como ya dijimos, las complicaciones -como cualquier otra cirugía- pueden ocurrir, por lo cual es importante que cada paciente aclare todas sus dudas con el Oftalmólogo, antes de la operación.
¿Cuáles son las posibles complicaciones de esta cirugía?Algunas complicaciones potenciales pueden ser: hipocorrección o hipercorrección, astigmatismo irregular, deslumbramiento, regresión, inflamación o infección. Aunque la ocurrencia de estas complicaciones es baja, el paciente debe ser informado sobre las mismas, a fin de que la decisión sea tomada con las reales expectativas que encierra esta cirugía.
Esta técnica se efectúa con dos instrumentos fundamentales: el Microqueratomo y el Laser Excimer. El primero es un instrumento muy preciso que consta de un anillo de succión, sobre el cual se acopla una pieza de mano que contiene la hoja que realizará en forma automática el corte de la tapa o flap corneal. Esto se denomina Keratomileusis. Luego se aplica el Láser en el interior de la cornea, detrás del flap realizado. Este es el método mas utilizado en la actualidad.